一般整形外科
整形外科専門医は、運動器(骨・軟骨・筋肉・靭帯・腱・神経など体を動かす器官)の疾患やケガを治療する専門家です。身体の痛みをとるだけでなく、身体機能の改善も得意としています。
上の図のような症状や疾患をお持ちの方はお気軽にご相談ください
スポーツ整形外科
![スポーツ外傷]()
スポーツ整形外科は、スポーツを行う皆様の痛みや怪我などを治療する診療科です。
スポーツ外傷とスポーツ障害に分けられます。
“スポーツ外傷”とは、スポーツ中に身体に1回の瞬間的な外力が加わって起こる怪我を言います。
例えば、靭帯損傷(捻挫)・筋断裂(肉離れ)・腱断裂・打撲・骨折・脱臼・突き指などのことを言います。
一般の外傷とは異なり、最終的には競技への復帰が目標となります。特に多いのが足関節捻挫や膝の靭帯損傷、肉離れなどです。当院では超音波を使用し診断を行い、リハビリテーション科と連携しながら治療~競技復帰までサポートしていきます。
“スポーツ障害”とは、スポーツ動作の繰り返しによって身体の骨、筋肉、靱帯などが酷使されることによって痛みが出現しスポーツ継続が困難となるもののことで、別名「使い過ぎ症候群」とも呼ばれます。過度な練習などで起こることが多いですが、技術の未熟さ(不適切なフォーム)や筋力、体力不足、柔軟性の低下などが原因のこともあります。例えば、野球肩、リトルリーガーショルダー、野球肘、テニス肘、ゴルフ肘、むちうち症、腰椎分離症・すべり症、腰椎椎間板炎、ランナー膝(腸脛靭帯炎)、オスグッド・シュラッター病、シンスプリント、アキレス腱炎、足底健膜炎、踵骨骨端症など様々あります。これらの疾患についても、レントゲンだけでなく超音波を使用して的確に診断することができます。スポーツ障害では、特にリハビリテーションが重要となります。フォームの修正、筋力アップ、柔軟性の向上など理学療法士と連携し治療にあたります。
超音波診療
![超音波診療]()
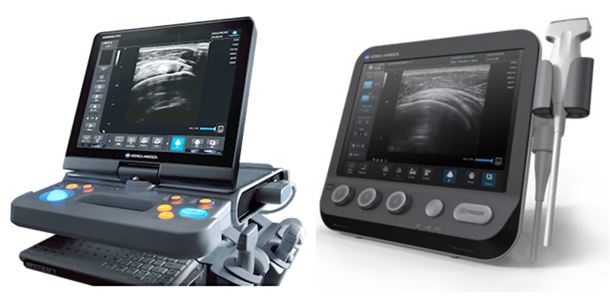
皆さんが考える超音波は、腹部や心臓などを想像されることが多いと思います。整形外科領域での超音波はここ数年で大きく発展し、機械の精度も高まってきています。
整形外科を受診した際に“レントゲンでは異常がないので様子を見ましょう”と言われたことがあると思いますが、超音波ではレントゲンで見えない原因がはっきりとわかることが多くあります。例えば五十肩、腱鞘炎、足関節捻挫、肉離れ、レントゲンではとらえきれないような小さな剥離骨折など、当院では頸部~足先まで超音波を駆使して診療にあたっています。MRIはさらに詳しく見ることができますが、時間と費用がかかります。超音波は簡便でありコストも安く、放射線による被ばくもないため皆さんにも優しい検査と考えます。
また、超音波は診断だけでなく治療にも使います。超音波を見ながら安全かつ痛みの原因部位をピンポイントで注射することにより効果も上がります。筋膜リリースや、腱鞘炎の注射、神経ブロックの新しい概念のハイドロリリースまで、超音波を駆使しながら治療を行っております。
当院では診察室3台、リハビリ室2台の合計5台の超音波装置を用いて効率的に診療にあたっています。
骨折治療外来
![骨折治療外来]()
骨折治療は手術が必要な場合と、そうでない場合(保存的治療)があります。それらを決めるのは骨折型だけでなく、年齢や早期にスポーツ・社会復帰を希望されるか等で、それぞれ状況は違います。皆様のおかれる状況や希望をふまえたうえで、手術と保存療法のメリット・デメリットを説明することで、納得のいく治療を提供させていただきます。
当院の院長は今まで数多くの骨折治療を行い手術も行ってまいりました。手術がどうしても必要な場合は速やかに近隣医療機関に紹介させていただきますが、そうでない場合はなるべく後遺症を残さないように、整復を行いギプスなどで固定し、その後積極的に理学療法士によるリハビリテーションを行ないます。
近年LIPUS(Low Intensity Pulsed Ultra Sound;低出力超音波パルス)による刺激で骨折部位の骨形成を促進させる治療法が取り入れられています。治療期間の短縮を行うことができ、骨が癒合しにくいときも効果を発揮します。当院でも超音波骨折治療器による治療を受けることができます。詳しくは当院までご相談ください。
また骨粗鬆症に伴う骨折の場合は、その後の再発予防が重要です。骨折治療と並行して骨粗鬆症検査を行い、必要であれば骨粗鬆症の治療も行っていきましょう。
![アクセラス]()
骨粗鬆症外来
![骨粗鬆症外来]()
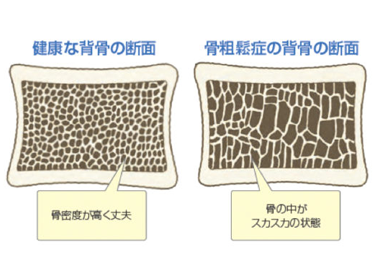
現在日本では超高齢化社会を迎え、骨粗鬆症の患者さんが急増しています。現時点で日本では1300万人と推定されています。しかし実際に治療されている患者さんは20%程度で約1000万人が未治療となっています。骨粗鬆症が原因でおこる脆弱性骨折(背骨の圧迫骨折、大腿骨の付け根の骨折、手首の骨折など)は要介護・寝たきりの原因の多くを占めます。少しでも骨粗鬆症が原因で起こる骨折を減らし健康寿命を延ばすことができるように70歳を過ぎた方(特に女性)や、今まで脆弱性骨折したことがある人はできる限り骨粗鬆症の検査を受けていただければとおもいます。特に女性の骨密度は50歳を過ぎると徐々に低下し、60代では3人に1人、70台では2人に1人が骨粗鬆症となってしまいます。背中が曲がってきた・身長が縮んできた・骨折をしたことがある…などの方は一度検査する必要があります。
![骨粗鬆症外来]()
当院では骨粗鬆症の診断に大学病院や基幹病院で採用され、学会でも診断・経過観察に最も推奨されているDEXA法(腰椎・大腿骨)を用い、そのほかに血液検査で骨代謝マーカー(骨がどれだけ壊されているのか・作られているのか)、腰椎のレントゲンなどの検査結果で、皆様にあった骨粗鬆症治療を行っていきます。
また骨折予防(転倒予防)には運動療法が重要です。当院では理学療法士と連携し転倒予防に対する運動療法や、骨密度増強効果のある運動療法(パワープレート)も行うことができます。お気軽にご相談ください。
小児整形外科
![小児整形外科]()
成長期にあるお子様を対象とした整形外科です。成長過程にあることを念頭に置きながら治療にあたることが重要です。治療にあたっては骨や筋肉、神経の発達を考えながら、小児特有の疾患を後遺症が残らないように治療していきます。
例えば、“肘がぬけた”“手を動かさなくなった”などの症状が出現する肘内障。骨折と鑑別が必要ですが超音波を使用することでレントゲンが必要な骨折なのか、整復だけ必要な肘内障なのか瞬時に判断することができます。
股関節痛では単純性股関節炎、化膿性股関節炎、ペルテス病、大腿骨頭すべり症などがあります。
その他に脊椎側弯症、腰痛症(腰椎分離症、腰椎椎間板症)、O脚・X脚、オスグッド・シュラッター病、シーバー病など様々あります。上記以外でも、お子様の体で気になる事があればお気軽にご相談ください。また必要であれば必要に応じて近隣医療機関への紹介もさせていただきます。
リウマチ科
関節リウマチとは、関節に炎症が起こり、軟骨や骨が破壊され放置していると関節が変形してしまう病気です。
全身の関節の腫れは痛みを伴い、関節を動かさなくても痛みが生じるのが特徴です。その他、微熱が続いたり、食欲低下、すぐ疲れてしまうなどの全身症状が生じ、炎症が肺や血管など全身に広がることもあります。
発症のピークは30~50歳くらいで女性のほうが男性よりも多く発症します。(女:男=4:1)また60歳以降も発症することはまれではなくなってきています。
関節破壊は発症早期から進行することが明らかになっています。現在は以前と比べて良い薬が開発されているため、早期発見し適切な治療を行えば現在進行を止め、関節破壊が進行することを防ぐことができます。早期診断・早期治療が重要となっております。当院ではリウマチ学会で推奨されている判断基準を用いるだけでなく超音波を用いて早期診断に努めています。“朝手がこわばる”“関節が腫れて痛い・だるい”などの症状があるときは少しでも早くご相談ください。
装具外来
皆様が快適で痛みのない毎日を過ごすため、横山医院では整形外科専門医の診断のもと、国家資格をもつ義肢装具師が採寸・採型を行い、皆様に合った最適な装具(コルセット、サポーター、インソールなど)をオーダーメイドで作成します。
装具の具体例
![頸椎装具]()
-
頸椎装具
頸椎骨折、むちうちなど
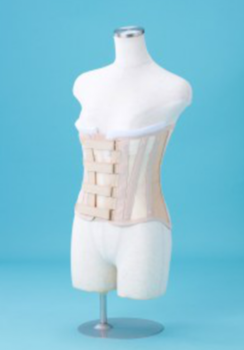
![胸腰椎装具]()
-
胸腰椎装具
腰椎圧迫骨折、胸椎圧迫骨折、腰部脊柱管狭窄症、腰椎椎間板ヘルニア、変形性脊椎症など
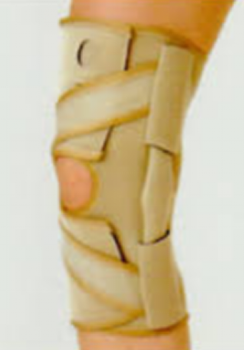
![膝装具]()
-
膝装具
変形性膝関節症(O脚、X脚)、前十字靭帯損傷、内側側副靭帯損傷、膝周囲の骨折など
![足関節装具]()
-
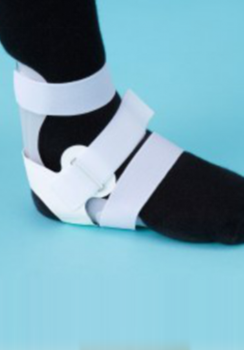
足関節装具
足関節捻挫、変形性足関節症など
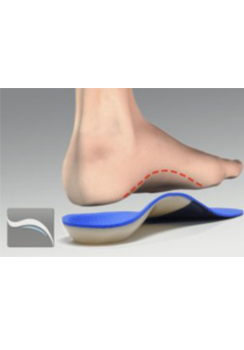
![靴の中敷き(インソール)]()
-
靴の中敷き(インソール)
変形性膝関節症、踵骨骨折・中足骨骨折後、リスフラン靭帯損傷、足底腱膜炎、うおのめ、シンスプリントなど
![整形靴]()
-
整形靴
外反母趾、足部の変形など
装具外来の流れ
- 1.
- 整形外科専門医による診察・検査で装具の適応を判断します。
- 2.
- 毎週月曜日AM10時~義肢装具士が採型・採寸し装具を作成します。
- 3.
- 採型・採寸から1週間程度で、もう一度来院していただき装着し痛みや装着感などを確認しながら微調整します。
- 4.
- 装具装着後、医師のチェックを受け、診断書・装具領収書を受け取ります。
- 5.
- 装具はすべて健康保険が適応されますが、病院の治療費とは別になりますので、完成後、装具会社に一旦全額お支払いいただく事になります。後日ご加入の健康保険へ手続きし、還付金を受領してください。
ご不明な点がありましたらご連絡ください。
ロコモティブシンドローム
運動器(身体を動かす器官:骨・軟骨・筋肉・神経など)の障害のために移動機能の低下をきたした状態を“ロコモティブシンドローム”(運動器症候群)といいます。骨粗鬆症や変形性膝関節症、腰部脊柱管狭窄症などのために、体を動かす機能が低下した状態をいいます。ご高齢の方に多いのですが、早い人では50代からロコモが出現する方もいます。当院ではロコモティブシンドロームの検査・診断を行うことができ、実際にロコモティブシンドロームと診断された方には、理学療法士とのマンツーマンの指導の下、ロコモ体操の指導や、様々なマシンを駆使しながら筋力トレーニング、歩行訓練、転倒予防訓練などを行っています。
寝たきりになる原因(要支援・要介護の原因)第1位は運動器の障害です。しっかりロコモを予防し健康寿命を延ばすようにしていきましょう。当院の院長はロコモアドバイスドクター(ロコモの正しい知識と予防意識の啓発のために活動を行っている日本整形外科学会所属の専門医の事)です。ロコモが疑われる方、ロコモが心配な方はお気軽にご相談ください。
ロコモを知ろう
https://locomo-joa.jp/locomo/





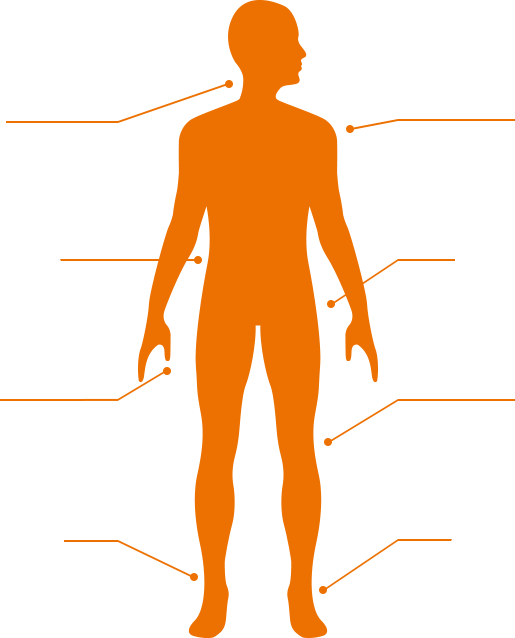
 首の症状
首の症状 腰の症状
腰の症状 手
手 足首の症状
足首の症状 肩の症状
肩の症状 股関節の症状
股関節の症状 膝の症状
膝の症状 かかとの症状
かかとの症状